Entendendo o Mpox e a Situação no Pará
Introdução
O Mpox, anteriormente conhecido como varíola dos macacos, é uma doença viral que tem chamado a atenção global devido a surtos recentes, especialmente na África, mas também em outros continentes, incluindo o Brasil. No estado do Pará, relatos de casos e mortes em 2025 levantaram preocupações sobre a gravidade da situação. Este artigo busca esclarecer o que é o Mpox, como ele se transmite, seus efeitos no corpo humano, sua letalidade, a possibilidade de origem em laboratório, o cenário atual no Pará, e as medidas que brasileiros e o mundo devem adotar para lidar com a doença.
O que é o Mpox?
O Mpox é uma doença causada pelo vírus Monkeypox, pertencente à família dos poxvírus, a mesma da varíola. Descoberto em 1958 em macacos de laboratório, o vírus provavelmente tem origem em roedores ou outros animais selvagens, não em primatas, apesar do nome. Existem duas variantes principais: o clado I, mais severo, e o clado II, geralmente menos grave. Recentemente, o clado Ib, uma subvariante do clado I, tem sido associado a maior transmissibilidade.
A Situação no Pará: Crise ou Controle?

Em 2025, o Pará registrou casos confirmados de Mpox, com números variando entre fontes. Posts em redes sociais mencionam 19 casos confirmados até abril, com duas mortes, enquanto outros sugerem um aumento para 59 casos, com 40 em Belém. Apesar desses números, autoridades de saúde locais, como a Secretaria de Saúde do Pará (Sespa) e a Secretaria Municipal de Saúde (Sesma), afirmam que não há um surto generalizado no estado. As mortes reportadas ocorreram em pacientes com comorbidades que agravaram o quadro.
A percepção de crise pode ser amplificada pela circulação de informações nas redes sociais, que destacam a gravidade da doença e questionam a cobertura midiática. No entanto, a mídia brasileira, como a Agência Brasil e o jornal O Liberal, tem noticiado os casos, embora a atenção nacional possa ser menor em comparação com outros temas. A COP 30, prevista para ocorrer no Pará, também levanta preocupações sobre o risco de aumento de casos devido à chegada de visitantes.
Embora o número de casos no Pará seja preocupante, ele não indica, até o momento, uma crise descontrolada. A vigilância epidemiológica e a comunicação clara são essenciais para evitar pânico e garantir que a população esteja informada.
Como o Mpox é Transmitido?
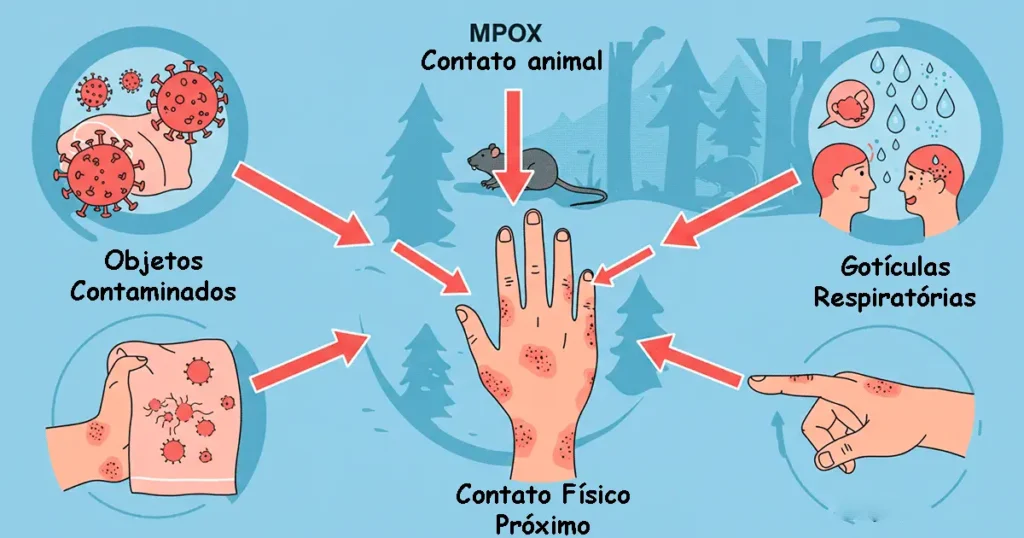
O Mpox se espalha de várias formas:
- Contato físico próximo: A principal forma de transmissão é por contato direto com lesões cutâneas, bolhas ou crostas de uma pessoa infectada, especialmente durante contato íntimo, incluindo sexo.
- Objetos contaminados: Toalhas, roupas, lençóis ou superfícies que entraram em contato com lesões infecciosas podem transmitir o vírus, embora ele não sobreviva por muito tempo fora do corpo.
- Gotículas respiratórias: A transmissão por gotículas de saliva é possível, mas requer contato prolongado face a face, diferentemente de doenças como a COVID-19.
- Contato animal-humano: Mordidas, arranhões ou manipulação de animais infectados, como roedores, podem transmitir o vírus.
- Transmissão vertical: Há evidências de transmissão de mãe para feto durante a gravidez.
Grupos de maior risco incluem pessoas com múltiplos parceiros sexuais, trabalhadores da saúde, e aqueles em contato com casos confirmados. No entanto, a transmissão não está restrita à orientação sexual, ao contrário de desinformações que circulam.
O Vírus Foi Criado em Laboratório?
Não há evidências científicas que sustentem a teoria de que o Mpox foi criado em laboratório. O vírus foi identificado em 1958, e sua origem está associada a reservatórios animais, como roedores, na África Central e Ocidental. A recente emergência de variantes como o clado Ib é consistente com a evolução natural de vírus de DNA, que, embora menos propensos a mutações do que vírus de RNA, podem se adaptar em cenários de alta transmissão. Alegações de origem artificial frequentemente surgem em contextos de desinformação, mas carecem de respaldo em estudos genômicos ou epidemiológicos.
Efeitos do Mpox no Corpo Humano
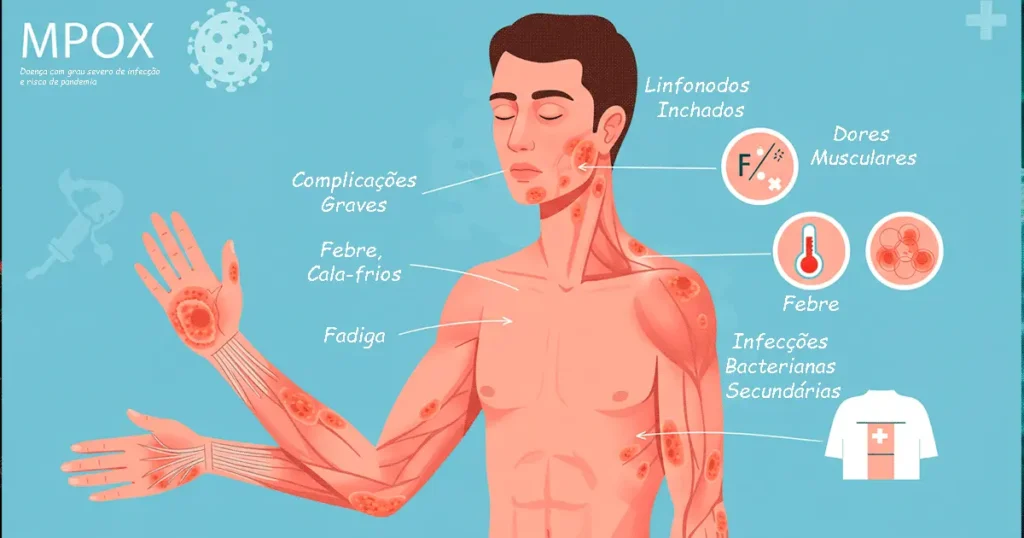
Após a infecção, o vírus tem um período de incubação de 5 a 21 dias. Os sintomas iniciais incluem:
- Febre, calafrios e fadiga.
- Dores musculares e de cabeça.
- Linfonodos inchados (um sinal distintivo em relação à varíola).
Após 1 a 3 dias, surgem erupções cutâneas que progridem de máculas (manchas planas) para pápulas, vesículas, pústulas e, finalmente, crostas. Essas lesões são frequentemente dolorosas e podem aparecer no rosto, mãos, pés, boca, genitais ou ânus.
Complicações graves, como infecções bacterianas secundárias, pneumonia, encefalite ou danos oculares, são mais comuns no clado I e em pessoas imunocomprometidas, como aquelas com HIV não tratado. No Pará, as mortes reportadas envolveram pacientes com condições de saúde subjacentes.
O Mpox é Letal?

A letalidade do Mpox varia por clado e contexto. O clado I, predominante em surtos na África, tem uma taxa de letalidade de até 10% em algumas populações, especialmente em crianças e pessoas com sistema imunológico comprometido. O clado II, que causou o surto global de 2022, tem uma taxa de letalidade de cerca de 0,2%. O clado Ib, detectado em São Paulo e em outros países, parece mais transmissível, mas dados sobre sua letalidade ainda são limitados.
No Brasil, até maio de 2025, foram reportados 373 casos e 16 óbitos em todo o país, indicando uma taxa de letalidade nacional de aproximadamente 4,3%, embora isso possa variar por região e perfil dos pacientes.
Existe Cura?

Não há um tratamento antiviral específico aprovado para o Mpox, mas medicamentos como o Tecovirimat (TPOXX), desenvolvido para varíola, têm sido usados em casos graves com resultados promissores. O tratamento é principalmente de suporte, focando no alívio dos sintomas, hidratação e prevenção de infecções secundárias.
A vacinação é uma ferramenta preventiva eficaz. A vacina Jynneos, aprovada contra Mpox, é recomendada para grupos de risco, como profissionais de saúde e pessoas com exposição conhecida. No Brasil, doses adicionais foram adquiridas em 2024 para enfrentar a emergência global, mas a distribuição ainda é limitada.
Como Brasileiros e o Mundo Devem Lidar com o Mpox?

Para conter a propagação do Mpox, são necessárias ações coordenadas:
- Vigilância Epidemiológica: Reforçar a detecção de casos, testes laboratoriais e rastreamento de contatos. No Pará, a Sespa tem monitorado casos, mas a capacidade laboratorial precisa ser ampliada.
- Vacinação: Priorizar grupos de risco, como trabalhadores da saúde e comunidades com alta transmissão. O Brasil deve acelerar a distribuição de vacinas.
- Educação e Comunicação: Campanhas públicas devem combater a desinformação, esclarecendo que o Mpox não é exclusivo de certos grupos e promovendo medidas de prevenção, como evitar contato com lesões e usar proteção em situações de risco.
- Precauções Individuais: Evitar contato físico com pessoas que apresentem lesões suspeitas, lavar as mãos frequentemente e evitar compartilhar objetos pessoais.
- Cooperação Global: O Brasil deve colaborar com a Organização Mundial da Saúde (OMS) e países africanos, onde o surto é mais grave, para compartilhar recursos e estratégias.
No Pará, a proximidade da COP 30 exige medidas adicionais, como triagem de viajantes e reforço na infraestrutura de saúde para evitar um aumento de casos.
Conclusão
O Mpox é uma ameaça real, mas controlável com as medidas certas. No Pará, a situação exige atenção, mas não há evidências de uma crise descontrolada. A transmissão ocorre principalmente por contato próximo, e não há indícios de que o vírus tenha origem em laboratório. Embora a doença possa ser grave, especialmente em grupos vulneráveis, a letalidade é relativamente baixa com cuidados adequados. A vacinação e a educação são as melhores ferramentas para prevenção. Brasileiros e a comunidade global devem se unir para fortalecer a vigilância, combater a desinformação e proteger a saúde pública.
Para mais informações, consulte fontes confiáveis como o Ministério da Saúde do Brasil (www.gov.br/saude) ou a Organização Mundial da Saúde (www.who.int).







